Pathologies
Douleurs de règles : ce que votre corps essaie vraiment de vous dire

La ceinture chauffante et vibrante pour les règles douloureuses
Soulage les crampes, maux de dos et douleurs pelviennes en quelques minutes — sans médicaments.
En bref
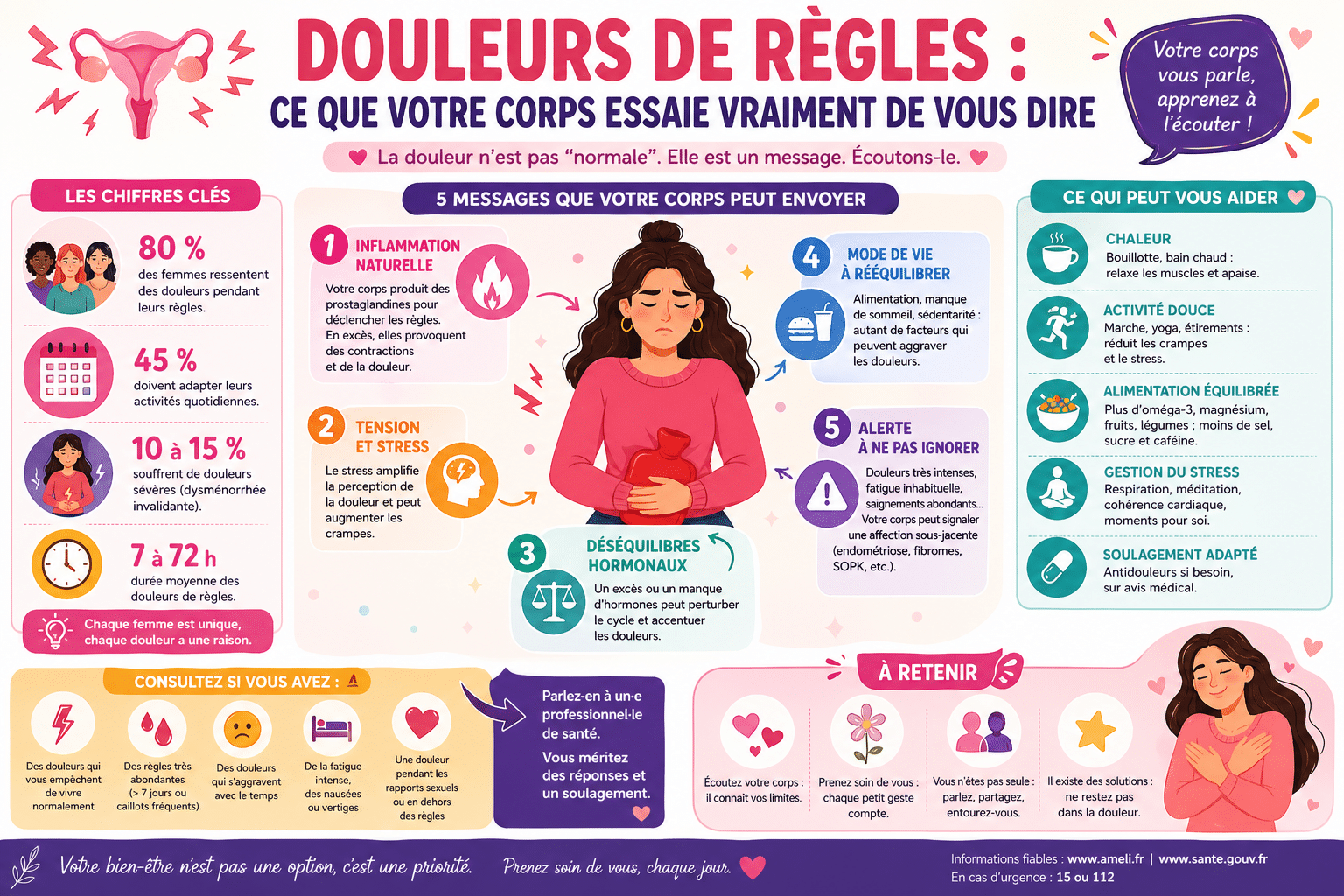
Les douleurs de règles, un phénomène fréquent mais jamais anodin
- 50 à 90 % des femmes souffrent de douleurs menstruelles à un moment de leur vie
- Deux formes distinctes existent : la dysménorrhée primaire et la secondaire
- Des douleurs résistant aux antalgiques classiques nécessitent un bilan gynécologique urgent
Environ 50 à 90 % des femmes en âge de procréer déclarent ressentir des douleurs de règles à un degré ou un autre. Pourtant, le réflexe collectif reste de minimiser, de serrer les dents, d’avaler un ibuprofène et de passer à autre chose. Cette normalisation du silence autour des douleurs menstruelles a un coût médical réel : des pathologies sérieuses comme l’endométriose mettent en moyenne sept à dix ans avant d’être diagnostiquées en France. Derrière une crampe banalisée peut se cacher une muqueuse utérine qui prolifère là où elle ne devrait pas, des fibromes qui compriment, ou un syndrome prémenstruel sévère qui déborde sur la santé mentale. Comprendre les mécanismes des douleurs de règles, identifier les signaux d’alerte et connaître les options thérapeutiques disponibles n’est pas un luxe. Pour des millions de femmes, c’est une nécessité vitale.
Dysménorrhée : de quoi parle-t-on exactement ?
Le terme médical qui désigne les douleurs de règles est la dysménorrhée. Il regroupe toutes les douleurs pelviennes survenant avant, pendant ou dans les jours qui suivent les menstruations. La dysménorrhée n’est pas une pathologie unique mais un symptôme, dont l’origine et la sévérité varient considérablement d’une femme à l’autre. La douleur se localise classiquement dans le bas-ventre, irradie parfois vers le bas du dos ou les cuisses, et s’accompagne fréquemment de nausées, de diarrhées ou de maux de tête.
Les gynécologues distinguent deux formes principales, qui n’ont ni les mêmes causes ni la même prise en charge.
La dysménorrhée primaire, dès l’adolescence
La dysménorrhée primaire apparaît dès les premières règles, généralement dans les deux ou trois premières années suivant la ménarche. Elle n’est associée à aucune pathologie sous-jacente identifiable. La cause est biochimique : l’utérus produit un excès de prostaglandines, des molécules qui déclenchent les contractions utérines pour expulser la muqueuse menstruelle. Plus la concentration de prostaglandines est élevée, plus les contractions sont intenses, plus les vaisseaux sanguins se compriment, plus les muscles utérins se retrouvent privés d’oxygène. C’est précisément ce mécanisme d’ischémie localisée qui génère des douleurs comparables à celles d’un accouchement chez certaines adolescentes.
Cette forme de douleurs de règles est la plus répandue. Elle tend à s’atténuer avec l’âge et, pour certaines femmes, après une première grossesse. Elle reste cependant invalidante durant l’adolescence, une période où la médicalisation de la douleur menstruelle est encore trop souvent insuffisante.
La dysménorrhée secondaire, le signal d’une pathologie
La dysménorrhée secondaire survient chez la femme adulte, souvent après une période de règles tolérables. L’apparition ou l’aggravation progressive des douleurs de règles après trente ans constitue un signal clinique sérieux. Contrairement à la forme primaire, elle est liée à une anomalie anatomique ou fonctionnelle de la sphère génitale. L’endométriose représente la cause la plus fréquente, mais les fibromes utérins, l’adénomyose, les polypes endométriaux, les infections pelviennes chroniques ou les dispositifs intra-utérins peuvent également être en cause.
Le délai de diagnostic reste un problème de santé publique majeur. Une femme souffrant de dysménorrhée secondaire consulte en moyenne plusieurs médecins avant qu’un spécialiste ne fasse le lien entre ses douleurs de règles et une pathologie sous-jacente.

Les causes des douleurs de règles au détail
Comprendre d’où viennent les douleurs de règles aide à mieux cibler les traitements. Les mécanismes impliqués sont multiples et parfois intriqués.
Le rôle central des prostaglandines
Dans une dysménorrhée primaire, les prostaglandines E2 et F2α sont produites en excès par l’endomètre en phase de desquamation. Ces médiateurs chimiques agissent directement sur la musculature lisse utérine en provoquant des contractions puissantes et répétées. Elles ont également un effet vasoconstricteur qui réduit l’apport sanguin aux muscles utérins. Résultat : une douleur ischémique intense, cyclique, qui démarre quelques heures avant l’écoulement et peut durer un à trois jours. Les anti-inflammatoires non stéroïdiens comme l’ibuprofène agissent en bloquant la synthèse de ces prostaglandines, ce qui explique leur efficacité spécifique dans ce type de douleurs menstruelles.
L’endométriose, première cause de dysménorrhée secondaire
L’endométriose touche environ 10 % des femmes en âge de procréer en France, soit près d’un million et demi de femmes selon les estimations de l’INSERM. La maladie se caractérise par la présence de tissu semblable à l’endomètre en dehors de la cavité utérine : sur les ovaires, les trompes, le péritoine, parfois le rectum ou la vessie. Ce tissu ectopique réagit aux mêmes cycles hormonaux que l’endomètre normal : il saigne chaque mois, sans pouvoir être évacué. Cette inflammation chronique génère des douleurs de règles souvent décrites comme insupportables, résistant aux antalgiques de niveau 1.
Les douleurs de règles liées à l’endométriose présentent plusieurs caractéristiques distinctives :
- Une intensité croissante d’un cycle à l’autre, contrairement aux douleurs primaires qui restent stables
- Une résistance à l’ibuprofène ou au paracétamol pris à dose standard
- Une irradiation vers le bas du dos, les hanches ou les membres inférieurs
- Des douleurs pelviennes en dehors des règles, notamment lors des rapports sexuels (dyspareunie) ou à la défécation
- Un impact direct sur la fertilité dans les formes avancées
Les fibromes et l’adénomyose
Les fibromes utérins sont des tumeurs bénignes du muscle utérin qui touchent 20 à 40 % des femmes après trente-cinq ans. Selon leur localisation, certains fibromes augmentent le volume de la cavité utérine et perturbent les contractions menstruelles, générant des douleurs de règles intenses associées à des saignements abondants.
L’adénomyose, moins connue mais tout aussi invalidante, correspond à la pénétration du tissu endométrial dans le muscle utérin lui-même. L’utérus devient volumineux, douloureux à la palpation, et les règles sont à la fois très abondantes et particulièrement douloureuses. Cette pathologie touche surtout les femmes entre trente-cinq et cinquante ans et est souvent confondue avec l’endométriose, bien qu’elle s’en distingue nettement sur le plan anatomique.
L’impact des douleurs de règles sur la qualité de vie
Les douleurs menstruelles ne sont pas une gêne passagère. Pour une fraction significative des femmes, elles représentent un facteur majeur d’absentéisme scolaire et professionnel. Une étude publiée dans la revue BMJ Open a estimé que la dysménorrhée coûte en moyenne neuf jours de productivité par an aux femmes qui en souffrent. Ce chiffre dépasse celui de nombreuses maladies chroniques reconnues.
Au-delà du travail, les douleurs de règles affectent la vie sociale, l’activité physique, le sommeil et les relations intimes. Chez les adolescentes, elles peuvent conduire à des absences répétées au lycée à un âge où la scolarité est déterminante. La banalisation sociale des douleurs menstruelles entretient un cercle vicieux : la femme qui souffre hésite à consulter parce qu’elle a intégré que « c’est normal », et le médecin qu’elle finit par voir minimise trop souvent le symptôme.
Le syndrome prémenstruel et ses complications
Le syndrome prémenstruel (SPM) n’est pas à proprement parler une forme de douleurs de règles, mais il leur est fréquemment associé. Il regroupe un ensemble de symptômes physiques et psychiques qui surviennent dans la semaine précédant les menstruations : gonflement du ventre, tensions mammaires, irritabilité, anxiété, fatigue chronique. Ces manifestations sont liées aux fluctuations hormonales en phase lutéale et s’estompent avec l’arrivée des règles.
Dans ses formes les plus sévères, le SPM évolue vers ce que la psychiatrie appelle le trouble dysphorique prémenstruel (TDPM). Il touche environ 3 à 8 % des femmes et se caractérise par une détresse émotionnelle intense : dépression brutale, crises d’angoisse, pensées négatives envahissantes, qui disparaissent dès que les règles commencent. Le TDPM est une pathologie psychiatrique reconnue, qui nécessite une prise en charge spécifique, différente du traitement standard des douleurs de règles.
Signaux d’alerte : quand consulter en urgence ?
Toutes les douleurs de règles ne relèvent pas d’une consultation ordinaire. Certaines situations exigent une prise en charge rapide, voire urgente.
Le choc toxique menstruel, urgence absolue
Le syndrome du choc toxique (SCT) est une complication rare mais potentiellement mortelle associée à l’utilisation de protections internes, notamment les tampons et coupes menstruelles laissés trop longtemps en place. Il est provoqué par une prolifération de la bactérie Staphylococcus aureus produisant une toxine qui déclenche une réponse inflammatoire systémique. Les symptômes initiaux ressemblent à une grippe soudaine : fièvre supérieure à 39°C, chute de tension, éruption cutanée, confusion mentale. L’association de ces signes pendant les règles impose un appel immédiat au 15 ou un passage aux urgences. Le SCT ne donne pas de douleurs de règles au sens habituel, mais survient pendant les menstruations, ce qui peut créer une confusion diagnostique.
Les douleurs menstruelles qui doivent déclencher une consultation gynécologique
Au-delà de l’urgence vitale, plusieurs situations justifient une consultation gynécologique sans délai :
- Des douleurs de règles apparues ou aggravées après trente ans alors que les cycles étaient auparavant indolores
- Des douleurs résistant à deux prises d’ibuprofène à dose thérapeutique
- Des saignements anormalement abondants, nécessitant plusieurs protections par heure
- Des douleurs pelviennes persistant en dehors des règles
- Des douleurs lors des rapports sexuels ou à la défécation
- Des symptômes urinaires associés : brûlures, envies fréquentes, sang dans les urines pendant les règles
- Des troubles digestifs chroniques liés au cycle : diarrhées, ballonnements intenses, douleurs à la défécation
Comment le médecin pose le diagnostic ?
Face à des douleurs de règles, le médecin généraliste ou le gynécologue procède d’abord à un interrogatoire détaillé. L’ancienneté des douleurs, leur intensité sur une échelle de 0 à 10, leur localisation précise, leur relation au cycle, les symptômes associés et leur impact sur les activités quotidiennes sont des éléments déterminants pour orienter le diagnostic.
L’examen clinique comprend une palpation abdominale et un examen pelvien. La douleur provoquée à la palpation de l’utérus ou des annexes oriente vers une pathologie organique. L’imagerie complémentaire joue un rôle central :
| Examen | Ce qu’il détecte | Indications principales |
|---|---|---|
| Échographie pelvienne | Fibromes, kystes ovariens, signes d’adénomyose | Première intention systématique |
| IRM pelvienne | Endométriose profonde, adénomyose, cartographie précise | Suspicion d’endométriose ou bilan pré-chirurgical |
| Cœlioscopie | Lésions endométriosiques, adhérences pelviennes | Gold standard diagnostique et thérapeutique de l’endométriose |
| Hystéroscopie | Polypes, fibromes sous-muqueux, malformations utérines | Saignements abondants associés aux douleurs de règles |
Les options pour soulager les douleurs de règles
La prise en charge des douleurs menstruelles dépend étroitement de leur cause. Il n’existe pas une seule réponse universelle, mais un éventail de solutions à adapter à chaque profil.
Les traitements médicamenteux de première ligne
Pour la dysménorrhée primaire, les anti-inflammatoires non stéroïdiens (AINS) représentent le traitement de référence. L’ibuprofène à 400 mg toutes les huit heures ou l’acide méfénamique sont les molécules les mieux étudiées. Leur efficacité repose sur l’inhibition de la cyclooxygénase, l’enzyme qui produit les prostaglandines. Pris dès les premiers signes de douleurs de règles, voire un jour avant si le cycle est régulier, ils réduisent significativement l’intensité et la durée des crampes.
La contraception hormonale, pilule combinée en tête, réduit les douleurs de règles en diminuant l’épaisseur de la muqueuse utérine et la production de prostaglandines. Le stérilet hormonal (DIU au lévonorgestrel) a également montré son efficacité dans la dysménorrhée secondaire, notamment liée à l’adénomyose.
Les approches non médicamenteuses avec un niveau de preuve reconnu
Plusieurs méthodes physiques ont démontré une réduction mesurable des douleurs menstruelles :
- La chaleur locale, appliquée sur le bas-ventre via une bouillotte ou un patch chauffant, provoque une vasodilatation qui améliore la perfusion musculaire et atténue les spasmes utérins. Son efficacité a été comparée favorablement à l’ibuprofène dans certaines études
- L’activité physique régulière réduit la sécrétion de prostaglandines et favorise la libération d’endorphines. Des études montrent qu’un programme d’exercice aérobie de trente minutes trois fois par semaine diminue l’intensité des douleurs de règles sur le long terme
- La neurostimulation transcutanée (TENS), sous forme d’appareils portables appliqués sur l’abdomen, interfère avec la transmission des signaux douloureux et offre un soulagement sans effets secondaires
- Certaines plantes médicinales comme l’achillée millefeuille, le gattilier ou la valériane sont traditionnellement utilisées pour réduire les crampes menstruelles, avec un niveau de preuve clinique encore limité mais croissant
Les traitements chirurgicaux et spécialisés
Lorsque les douleurs de règles sont liées à une pathologie structurelle, la chirurgie peut s’imposer. La cœlioscopie permet à la fois de confirmer le diagnostic d’endométriose et de retirer les lésions ou les adhérences. En cas de fibromes symptomatiques, plusieurs options coexistent selon la localisation et la taille : myomectomie (ablation des fibromes en préservant l’utérus), embolisation des artères utérines ou, dans les cas les plus sévères, hystérectomie. Ces décisions relèvent d’une concertation pluridisciplinaire et tiennent compte du désir de grossesse éventuel. En cas de fibromes symptomatiques, la myomectomie par laparotomie représente une option chirurg
Douleurs de règles et fertilité : le lien à ne pas ignorer
L’endométriose et l’adénomyose, deux grandes pourvoyeuses de douleurs de règles sévères, ont un impact documenté sur la fertilité. L’endométriose est retrouvée chez 30 à 50 % des femmes infertiles, selon les données de la Société Française d’Endoscopie Gynécologique. Les mécanismes impliqués sont multiples : altération de la qualité ovocytaire, inflammation de l’environnement tubaire, distorsion anatomique de la trompe ou de l’ovaire par les lésions.
Ce lien entre douleurs menstruelles et fertilité rend d’autant plus urgente la consultation gynécologique précoce. Une prise en charge adaptée des douleurs de règles avant un projet de grossesse améliore significativement les chances de conception naturelle ou par procréation médicalement assistée.
Adolescentes et douleurs de règles : un enjeu souvent sous-estimé
Les douleurs de règles touchent dès l’adolescence une proportion importante de jeunes filles. Des études pédiatriques estiment que 60 à 80 % des adolescentes souffrent de dysménorrhée à un degré variable. Pour 15 % d’entre elles, les douleurs menstruelles sont suffisamment sévères pour justifier une absence scolaire régulière.
La tendance à minimiser ces douleurs chez les adolescentes a des conséquences concrètes. Outre la souffrance immédiate, une endométriose qui débute tôt et n’est pas prise en charge progresse silencieusement, majorant à terme le risque de complications. Un médecin consulté pour des douleurs de règles intenses chez une adolescente doit explorer l’hypothèse d’une pathologie sous-jacente et ne pas se contenter de prescrire un antalgique sans suivi.
Le premier interlocuteur médical d’une jeune fille souffrant de règles douloureuses peut être son médecin de famille, un pédiatre ou un gynécologue pédiatrique. L’essentiel est de ne pas attendre que la douleur devienne insupportable pour engager le dialogue médical.
Les symptômes associés qui complètent le tableau clinique
Les douleurs de règles n’existent presque jamais de façon isolée. Elles s’inscrivent dans un tableau clinique plus large qui, pris dans sa globalité, oriente le diagnostic.
Troubles digestifs et urinaires liés au cycle
Les femmes souffrant d’endométriose digestive décrivent fréquemment des douleurs à la défécation pendant leurs règles, des diarrhées ou des constipations cycliques, des ballonnements intenses qui surviennent précisément au moment des menstruations. Ces symptômes digestifs sont souvent attribués à tort à un syndrome de l’intestin irritable, retardant le diagnostic.
L’atteinte urinaire est moins fréquente mais tout aussi significative. Des brûlures mictionnelles, une pollakiurie ou du sang dans les urines pendant les règles peuvent signaler une endométriose vésicale, pathologie rare mais particulièrement invalidante.
La fatigue chronique liée aux douleurs menstruelles
La fatigue qui accompagne les douleurs de règles dépasse la simple lassitude. Elle résulte de plusieurs mécanismes cumulés : la dépense énergétique liée à la gestion de la douleur chronique, la perturbation du sommeil par les crampes nocturnes, et parfois une anémie ferriprive consécutive à des règles abondantes répétées. Une femme dont le taux d’hémoglobine chute régulièrement sous l’effet de saignements menstruels importants présente une fatigue structurelle que ni le repos ni les vitamines ne suffisent à corriger sans traitement de la cause. par la perte de sang importante qui caractérise les règles hémorragiques.
La prise en compte de cette fatigue dans la consultation médicale est fondamentale. Elle oriente vers une numération sanguine et un bilan martial qui peuvent révéler une anémie méconnue, elle-même signe d’une pathologie utérine nécessitant une investigation complémentaire.
Les douleurs de règles, qu’elles soient légères ou paralysantes, méritent d’être prises au sérieux à tous les stades. La médecine dispose aujourd’hui d’outils diagnostiques précis et de traitements efficaces. La seule chose qui n’a plus sa place dans ce domaine, c’est l’injonction à souffrir en silence.

Vos questions sur les douleurs de règles
Les douleurs de règles sont-elles normales ?
Des douleurs légères à modérées en début de cycle sont fréquentes et liées à la production de prostaglandines. En revanche, des douleurs invalidantes qui bloquent les activités quotidiennes, résistent aux antalgiques ou s’aggravent avec le temps ne relèvent pas de la normalité et nécessitent une consultation médicale approfondie.
À partir de quelle intensité faut-il consulter un médecin pour des douleurs de règles ?
Dès lors que les douleurs de règles dépassent un niveau 5 sur 10, entraînent des absences répétées au travail ou à l’école, résistent à deux prises d’AINS en vingt-quatre heures ou s’accompagnent de saignements anormalement abondants, une consultation gynécologique s’impose sans attendre le prochain cycle.
Les douleurs de règles peuvent-elles signaler une endométriose ?
Oui, et c’est même le principal symptôme de la maladie. Des douleurs menstruelles intenses, progressivement croissantes, résistant aux antalgiques classiques et accompagnées de douleurs lors des rapports sexuels ou à la défécation constituent un tableau clinique très évocateur d’endométriose, qui justifie un bilan par imagerie ou cœlioscopie.

La ceinture chauffante et vibrante pour les règles douloureuses
Soulage les crampes, maux de dos et douleurs pelviennes en quelques minutes — sans médicaments.
