Examen gynécologique
Échographie endovaginale : ce que l’examen révèle vraiment sur votre santé pelvienne

La ceinture chauffante et vibrante pour les règles douloureuses
Soulage les crampes, maux de dos et douleurs pelviennes en quelques minutes — sans médicaments.
En bref
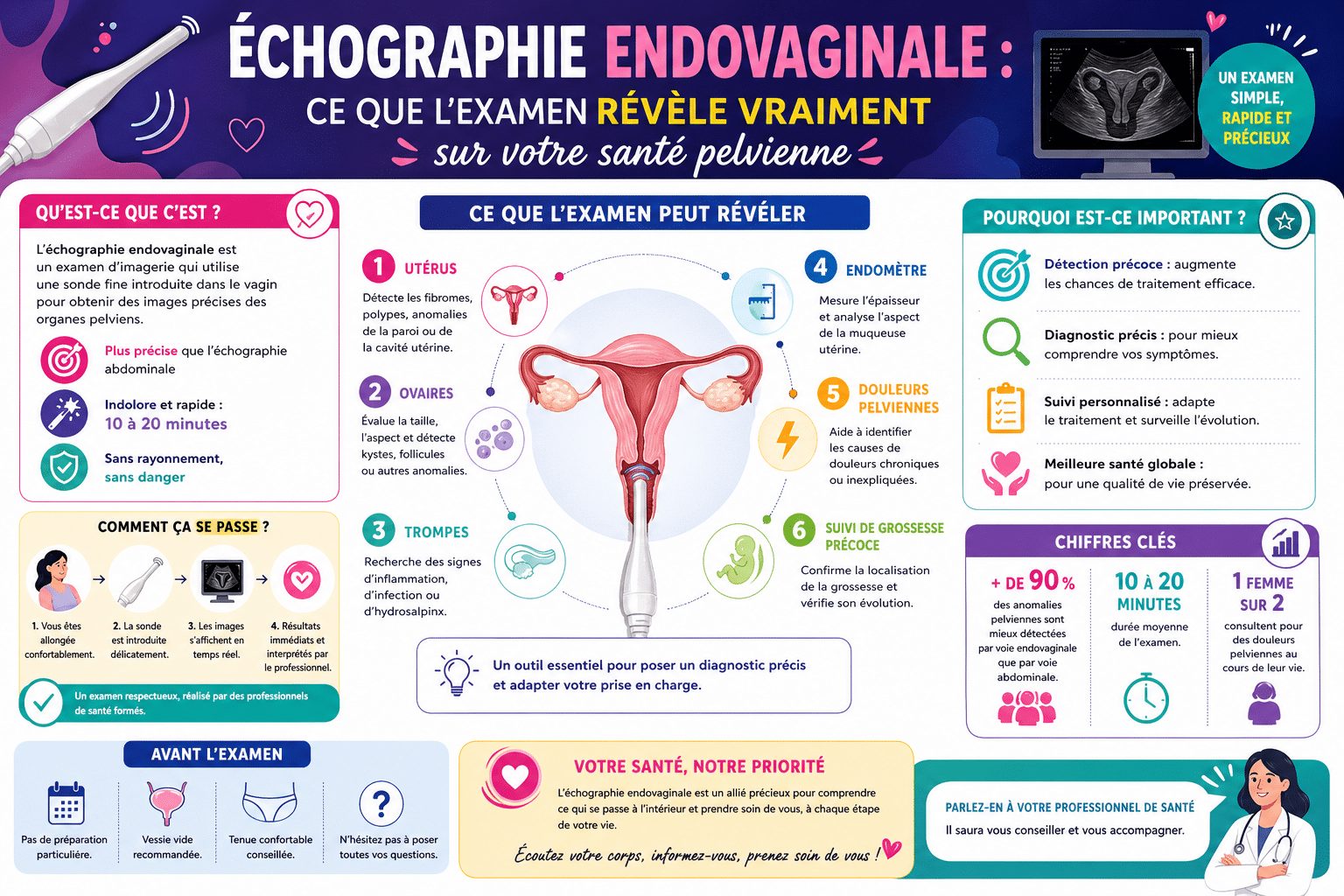
L’échographie endovaginale, examen d’imagerie gynécologique de première intention
- Visualisation précise de l’utérus, des ovaires et parfois des trompes
- Examen indolore dans la grande majorité des cas, durée inférieure à 20 minutes
- Détection d’une grossesse possible dès la 5e ou 6e semaine d’aménorrhée
Chaque année, des millions de femmes passent une échographie endovaginale en France, souvent sans savoir précisément ce que le médecin y cherche ni comment l’interprétation se fait. Pourtant, cet examen est devenu l’outil de référence en imagerie gynécologique. Plus précis qu’une échographie sus-pubienne réalisée par voie abdominale, il permet d’explorer les organes pelviens à quelques centimètres seulement de la sonde. Aucune irradiation, aucun champ magnétique : la technique repose sur des ultrasons, inoffensifs pour les tissus. Ce guide détaille tout ce qu’une patiente doit connaître avant, pendant et après l’examen. l’outil indispensable pour diagnostiquer certains troubles comme les règles hémorragiques.
Qu’est-ce que l’échographie endovaginale et en quoi diffère-t-elle de l’échographie abdominale ?
L’échographie endovaginale utilise une sonde fine et allongée, introduite dans le vagin sur quelques centimètres seulement. La proximité entre la sonde et les organes cibles — utérus, ovaires, trompes, cavité utérine — produit des images d’une netteté nettement supérieure à celles obtenues par voie abdominale, où la sonde reste posée sur la peau du bas-ventre et doit traverser plusieurs couches de tissu.
L’échographie sus-pubienne, réalisée par voie abdominale, nécessite une vessie pleine pour servir de fenêtre acoustique. L’endovaginale s’en affranchit totalement : la patiente peut avoir la vessie vide, ce qui la rend bien plus confortable. Les deux techniques sont souvent complémentaires lors d’un même examen, le radiologue ou la sage-femme échographiste commençant par la voie abdominale avant de basculer vers la voie endovaginale.
Les structures visibles en échographie endovaginale sont notamment :
- L’utérus dans son intégralité, incluant l’endomètre et la cavité utérine
- Les ovaires avec leurs follicules en croissance
- Les trompes, lorsqu’elles présentent une anomalie
- Les vaisseaux pelviens grâce au mode Doppler

Quelles sont les indications médicales de cet examen ?
Le SIFEM (Société d’Imagerie de la Femme) considère l’échographie endovaginale comme l’examen d’imagerie gynécologique de première intention dans la plupart des situations cliniques. Les indications sont larges et couvrent des contextes très différents.
| Indication | Objectif de l’examen |
|---|---|
| Douleurs pelviennes | Recherche d’endométriose, de kyste ovarien ou d’infection |
| Saignements anormaux | Analyse de l’endomètre, recherche de polypes ou de fibromes |
| Suivi de grossesse précoce | Confirmation de la localisation et de la vitalité embryonnaire |
| Bilan d’infertilité | Évaluation ovarienne, folliculométrie, morphologie utérine |
| Surveillance en PMA | Suivi de la croissance folliculaire en stimulation ovarienne |
L’examen est aussi prescrit pour suivre une anomalie déjà connue, évaluer la position d’un stérilet ou explorer une suspicion de grossesse extra-utérine. En cas d’anémie associée, le fer injectable intraveineux peut être prescrit
Comment se déroule concrètement l’examen ?
L’échographie endovaginale se pratique à l’hôpital, en cabinet de radiologie ou chez un gynécologue équipé. La patiente s’allonge sur une table d’examen, jambes fléchies. La sonde est recouverte d’un protège-sonde à usage unique (semblable à un préservatif) et enduite de gel lubrifiant avant d’être introduite doucement dans le vagin.
L’examen dure en général entre 10 et 20 minutes selon les structures à explorer. Durant ce temps, le médecin, le ou la sage-femme échographiste fait pivoter délicatement la sonde pour visualiser les différents organes sous plusieurs angles. Les images s’affichent en temps réel sur un écran et sont enregistrées.
La préparation est minimale :
- Aucune mise à jeun requise
- Aucun besoin de remplir la vessie, contrairement à l’échographie abdominale
- Aucun traitement médical préalable à prendre
L’examen est-il douloureux ?
La question revient systématiquement, et la réponse est nuancée. Pour la grande majorité des patientes, l’échographie endovaginale ne provoque aucune douleur, tout au plus une légère sensation de pression. La sonde mesure environ 2 à 3 cm de diamètre à sa partie la plus large, ce qui reste très inférieur au diamètre d’un col utérin dilaté lors d’un accouchement.
Des situations particulières peuvent générer une gêne plus marquée : présence d’une infection pelvienne active, d’une endométriose profonde ou d’une forte sensibilité locale. Dans ces cas, le praticien adapte ses gestes et peut interrompre l’examen si la douleur le justifie. Une communication ouverte avec le médecin ou la sage-femme reste la meilleure façon de traverser l’examen sereinement.
Quelle est la place de l’échographie endovaginale dans le suivi de grossesse ?
L’échographie endovaginale est irremplaçable en tout début de grossesse. Par voie abdominale, la visualisation de l’embryon nécessite une grossesse suffisamment avancée. Par voie endovaginale, l’activité cardiaque embryonnaire devient détectable dès la 6e semaine d’aménorrhée, soit environ deux semaines après un test de grossesse positif.
L’examen permet aussi de confirmer la localisation intrautérine de la grossesse, écartant ainsi la crainte d’une grossesse extra-utérine, urgence médicale absolue. En PMA (procréation médicalement assistée), la folliculométrie réalisée par voie endovaginale guide les doses de stimulation ovarienne en suivant en temps réel la croissance des follicules.
Quelles sont les contre-indications à connaître ?
L’échographie endovaginale ne présente pas de contre-indication médicale stricte liée à la technique elle-même, les ultrasons étant sans danger connu pour les tissus. En revanche, certaines situations imposent une adaptation ou un refus de la patiente qu’il convient de respecter.
- Les femmes vierges peuvent légitimement refuser l’introduction de la sonde. L’échographie sus-pubienne reste alors l’alternative, avec une qualité d’image moins fine.
- En cas d’infection vaginale ou pelvienne active, l’examen est différé sauf urgence diagnostique.
- Certaines patientes présentant des malformations vaginales peuvent nécessiter une adaptation du protocole.
La règle est simple : le consentement éclairé de la patiente prime toujours. Aucun praticien ne doit réaliser cet examen sans s’assurer que la femme a bien compris son déroulement et accepté l’introduction de la sonde.
L’échographie endovaginale s’impose aujourd’hui comme un pilier de l’imagerie gynécologique grâce à sa précision, son innocuité et sa polyvalence. Qu’il s’agisse de dépister une anomalie, de confirmer une grossesse ou de suivre un traitement de fertilité, elle offre des informations que nulle autre technique non invasive ne fournit avec la même résolution. Bien informée sur son déroulement, la patiente peut aborder l’examen sans appréhension et en retirer tout le bénéfice diagnostique attendu.

Vos questions sur l’échographie endovaginale
Faut-il avoir ses règles pour passer une échographie endovaginale ?
Non, l’échographie endovaginale peut être réalisée à n’importe quel moment du cycle menstruel. Certaines indications, comme la folliculométrie ou l’évaluation de l’endomètre, imposent toutefois un timing précis défini par le médecin prescripteur en fonction de l’objectif diagnostique.
Combien de temps dure le compte-rendu après l’examen ?
Le compte-rendu d’une échographie endovaginale est généralement remis le jour même ou dans les 48 heures selon le contexte. En urgence, le radiologue ou la sage-femme peut transmettre ses conclusions directement au médecin prescripteur par téléphone ou messagerie sécurisée.
L’échographie endovaginale est-elle remboursée par l’Assurance maladie ?
Oui, l’échographie endovaginale prescrite par un médecin est prise en charge par l’Assurance maladie dans le cadre d’un parcours de soins coordonné. Le taux de remboursement varie selon le contexte clinique et la situation administrative de la patiente.

La ceinture chauffante et vibrante pour les règles douloureuses
Soulage les crampes, maux de dos et douleurs pelviennes en quelques minutes — sans médicaments.